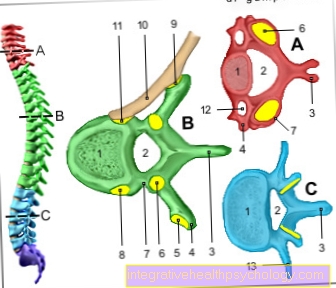
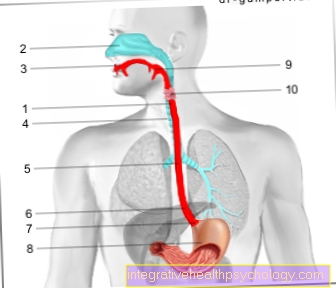
Organtransplantation
introduktion
I en organtransplantation erstattes et sygt organ fra en patient med det samme organ fra en donor. Denne organdonor er normalt døde for nylig og har accepteret fjernelse af hans organer, hvis hans død er klart bevist.
Levende mennesker kan også betragtes som donorer, hvis der er et specielt forhold, såsom slægtninge eller partnerskaber. Imidlertid kan kun et par organ (såsom en nyre) eller et organsegment (såsom et stykke lever) blive doneret. Der er selvfølgelig også en risiko for donoren.
En organtransplantation foregår normalt efter en langvarig proces. For det første skal det konstateres, at patienten og organet ikke har udsigt til fuldstændig helbredelse irreversibel er beskadiget. Derefter fortsætter patienten i lang tid Transplantationsliste hvor alle fremtidige modtagere af et nyt organ er anført. Det er ikke ualmindeligt, at ventetiden er for lang, og at patienten dør inden operationen.
Hvis den heldige situation opstår, at der findes et passende organ til en patient, skal de følgende processer udføres hurtigt. Det organ skal komme ud af organdonoren så hurtigt som muligt fjernet og afkølet opbevares og transporteres til modtageren. Dette er hvad der kommer frem til dette brudt organ fjernet og i samme engagement, som nyt organ indsat.
Så alle processer kan køre så hurtigt som muligt, skal alle mennesker, der er klar til at være en organdonor efter deres død, forene sig Organdonationskort bære med dig. Mange potentielt livreddende organer kan ikke fjernes på grund af juridiske usikkerheder.
Risiko for organtransplantation
Risikoen for organtransplantation kan være mange og fokuserer hovedsageligt på den, der foretages kirurgi. Store kar skal afbrydes, når et organ udskiftes. Hvis disse kar bliver beskadiget, kan patienten miste store mængder blod inden for en meget kort periode og muligvis noget af blodet Blodtab dø. Ellers gælder alle generelle risici, der kan forekomme i operationer, især af større karakter, for eksempel Komplikationer fra anæstesi. Især med hjerte- eller lungetransplantationer er den menneskelige krop forbundet med en Life-support-maskine stresset.
Det transplanterede organ kan også forårsage vanskeligheder. Hvis det ikke transplanteres hurtigt nok, eller hvis det ikke er tilstrækkeligt tilsluttet blodforsyningen effektivt, er det muligvis ikke muligt at opnå fuld funktion. Det kan også blive en fornyet organsvigt komme. Dette kan gøres gennem a Afvisningsreaktion hvor immunmodtageren fra organmodtageren vender sig mod det fremmede organ. For at undertrykke denne forsvarsreaktion bliver patienten spurgt immunosuppressiva administreret. Dette er medicin, der undertrykker immunforsvaret, men også bivirkninger som f.eks Kvalme og opkast, lettere dem Modtagelighed for infektion eller svimmelhed kan få.
afvisning
Dette gælder for afvisning af organer efter en organtransplantation Modtagers immunsystem mod det transplanterede organ. Forsvarscellerne anerkender, at organet er fremmede celler, der derefter kæmpes. Mekanismen svarer til infektionen med bakterier eller vira. Kroppen danner såkaldt antistofder samarbejder med Betændelsesceller direkte mod det eksogene væv og prøv at skade det og til sidst nedbryde det.
Frastødelsen kan variere i intensitet og forløb, og det er derfor forskellige former for reaktion blev defineret.
Ved en hyperakut afvisning det er en øjeblikkelig reaktion. De tilsvarende antistoffer er allerede tilgængelige, for eksempel kl Blodgruppens uforenelighed og reager straks med transplantatet. Det sker massivt Koagulationsreaktionerdet kan være livstruende og en øjeblikkelig fjernelse af donororganet kræve.
EN akut afvisning understøttes også af immunsystem formidlet, men forekommer kun i løbet af kurset. Efter flere dage, men også efter måneder eller år, mener eksperter, at visse immunceller (T-lymfocytter) drejer imod proteinstrukturer i det fremmede væv. Denne reaktion kan forhindres ved indgivelse af medikamenter, der undertrykker immunsystemet - immunsuppressiva. Derfor er det en akut afvisning ikke nødvendigvis forbundet med fjernelse af donororganet, men med gentagen forekomst fører til skade på cellerne og i sidste ende til organsvigt.
I modsætning til de akutte, hurtige reaktioner, forekommer man også hos nogle patienter kronisk afvisning på. Dette sker over år og er forårsaget af beskadigelse af blodforsyningen i donororganet. Betændelse med efterfølgende ardannelse får det vaskulære system til at indsnævre, hvilket fører til dårlig blodgennemstrømning til vævet. Orgelet mister gradvist sin funktion, indtil det mislykkes fuldstændigt og skal udskiftes.
Knoglemarvsdonation
Knoglemarvsdonation spiller en vigtig rolle i behandlingen af ondartede tumorsygdomme, der påvirker det bloddannende system. Eksempler på sådanne sygdomme er: akut leukæmi, kronisk myeloid leukæmi (CML), Hodgkin-lymfom eller ikke-Hodgkin-lymfom, men også aplastisk anæmi og thalassæmi, som ikke er tumorsygdomme.
Knoglemarven indeholder stamceller, der er vigtige for bloddannelse. Processen med at få stamceller bliver dog stadig mere donor-venlig. Det bliver mere og mere sjældent, at en knogle faktisk punkteres for at få stamceller, men i stedet bruges såkaldt stamcelleaferes. Dette indebærer indgivelse af et stof til donoren, der stimulerer bloddannelse og øger indholdet af stamceller i det cirkulerende blod, så de kan filtreres ud. Knoglemarven eller stamcellerne kan komme fra patienten selv eller fra en anden donor, som dog skal være kompatible.
Patienten er intensivt forberedt på at modtage knoglemarv eller stamcelledonation. En meget effektiv radiokemoterapi ødelægger alle bloddannende celler i patienten, hvilket ofte får kræft til at dø også. Derefter sættes donormaterialet til blodet, og det bloddannende system kan normalisere.
Undertrykkelse af immunsystemet kan føre til infektioner, som mennesker med fungerende immunceller ikke ville få. Orgelskader og farlige veneklusioner kan også forekomme.
Efter en vellykket og ukompliceret stamcelletransplantation er der en mulighed for, at kræft vil udvikle sig igen. Efter transplantationen skal byrden for patienten holdes så lav som muligt, og derfor skal der også udføres en medicinsk immunsuppression. På denne måde kan kræft heles fuldstændigt for livet.
Læs mere om emnet: Knoglemarvsdonation og stamcelledonation
Nyretransplantation
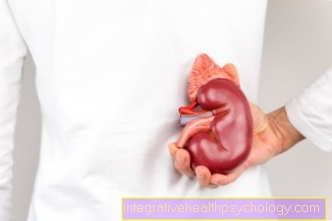
Nyretransplantation involverer normalt Donor nyre i patientens bækkenhule transplanteret uden at fjerne de nedsatte nyrer. Dette gør proceduren lidt mindre kompliceret og forhindrer komplikationer i det mindste på dette tidspunkt. Organet er forbundet med det vaskulære system i benet og blæren.
I mange tilfælde lever donoren stadig og har et familie- eller ægteskabeligt forhold til patienten. Da en person kan komme forbi med en nyre, kan denne type organtransplantation have en Levende donation overvejes. Formålet med denne terapimulighed er for det meste dialysepatienter At levere patienter fra permanent renal erstatningsterapi, hvilket kan forbedre livskvaliteten markant. Patienterne bemærker en forbedring af ydeevnen, dødsraten falder, og den metaboliske situation forbedres. Også omkostninger af behandling ses på lang sigt Nyretransplantation billigere end med mange års dialyseterapi.
Før en nyretransplantation kompatibilitet af donororganet kontrolleret blive. Derudover får patienten lov til det ingen alvorlig hjertetilstand, en vanskelig en Kræft eller en nuværende infektion at have. Med en vellykket organtransplantation og ukompliceret opfølgningspleje fungerer en nyretransplantation den længste af alle transplanterede organer.
Levertransplantation
Hvert år får ca. 1000 patienter i Tyskland nye leverdele. Donororganerne stammer fra mest fra den afdødeen lever kan deles mellem to trængende patienter. EN Levende donation er til en vis grad også muligt. På denne måde kan forældre donere dele af deres lever til deres syge børn uden at lide store skader eller ulemper - leveren kan genoprette sig selv.
Mængden af sygdomme, der forstyrrer eller ødelægger leveren i dens funktion og struktur, gør levertransplantationer til en vigtig terapeutisk tilgang til forskellige sygdomme. Sygdommene kan være af forskellig art, skønt der kun er nævnt nogle få her: Leverparenchymsygdomme, hvor levervævet er forårsaget af en virushepatitis eller igennem alkohol misbrug er permanent beskadiget; Sygdomme i galdekanalen, for eksempel kronisk betændelse eller stigende blokering af galdekanalerne; Metaboliske sygdomme som Wilson sygdom, Galactosemia eller glykogenlagringssygdom; Karsygdomme i leveren, blandt andet forårsaget af vira, stofbrug eller graviditet HELLP-syndrom kan opstå; Levercancer og leverskader.
En organtransplantation af leveren er tilladt ikke færdig hvis patienten er under a Portalvenøs trombose lider. Portvenen er leverens hovedkar og kan bringe donororganets helbred i fare, hvis det blokeres af trombe. Patientens psykologiske baggrund skal også analyseres inden en operation. er der en Levertransplantation må ikke udføres, hvis du er afhængig af alkohol eller medikamenterellers ville organet blive stresset for meget.
Succesfuld levertransplantation med langvarig patientoverlevelse er meget afhængig af kompatibiliteten af alle cellulære faktorer. Stærk immunsuppression kan øge sandsynligheden for, at der ikke er nogen afvisning, og at fuld funktion opretholdes. Komplikationer kan skyldes blødning eller ufuldstændig forbindelse af galdegangssystemet.
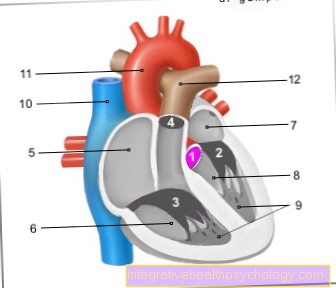
Hjertetransplantation
Da hjertet uden for den menneskelige cirkulation har den korteste holdbarhed på alle organer, der er egnede til transplantation, skal tildelingen af et donororgan og selve organtransplantationen igangsættes så hurtigt som muligt. Det eneste grund til en hjertetransplantation repræsenterer normalt en alvorlig hjertesvigt repræsentere.
Indikationen, hvor hastende en transplantation er, beregnes individuelt for hver patient på forhånd. I denne sammenhæng a Rating System som vedrører hjertets funktion. F.eks Hjerterytme, det Slagvolumen og gennemsnittet Blodtryk. Hvem der får et potentielt donorhjerte afhænger af forskellige faktorer. Den tager højde for, hvor presserende patienten har brug for et nyt hjerte, og hvor længe patienten har ventet på et nyt organ. Derudover skal der tages hensyn til tiden mellem fjernelse og transplantation, dvs. levering og driftstid (maksimalt 3 til 4 timer). Størrelsen på hjertet afhænger af organdonorens kropsvægt eller struktur, og derfor er forskellen mellem donor og modtager højst 20% måske. Organet skal også i vid udstrækning være kompatibelt på celleniveau.
Under operationen skal patienten gå til en Life-support-maskine tilsluttet før hjertet kan fjernes. Patientens krop afkøles til 26-28 ° C (Hypotermi) for at minimere cellefald. Det nye organ er forbundet med patientens blodkar, og derefter sættes hjertet i bevægelse igen. Gennem Opfølgende behandling med stærke immunsuppressiva kan a Afvisningsreaktion muligvis forhindret, hvilket sandsynligvis er i de første fire uger.
Patienter med et nyt hjerte dør sandsynligvis af et Infektion med bakterier eller svampeefter operationen. Immunsystemet er for svagt på grund af undertrykkelsen til at bekæmpe patogener. Omkring halvt af alle hjertetransplantationspatienter inden for de første 5 år efter operation Karsygdom på hjertet, kaldet transplantation vaskulopati.Med dette kan det være klinisk normalt Hjerteanfald komme.
Lungetransplantation
Ved en lungetransplantation kan kun en eller flere lungelobber, en hel lunge eller begge lober bruges. Afhængig af den tidligere sygdom vælges der mellem de forskellige muligheder. Følgende sygdomme gør ofte en lungetransplantation nødvendig i slutstadiet: terapiresistent sarcoid, KOL (Kronisk obstruktiv lungesygdom), Pulmonal hyperinflation (Emfysem), Lungeparenchymesygdom (fibrose), Cystisk fibrose, kronisk betændelse eller udvidelse af bronchierne og store lungelæsioner.
I kirurgi bliver ribben buret åbnede forfra og i tilfælde af bilateral transplantation udskiftes en lunge ad gangen. Dette er normalt ikke at bruge en hjerte-lungemaskine nødvendigt, hvilket reducerer den kirurgiske indsats. Hvis der imidlertid er cirkulationsforstyrrelser under operationen, eller hvis iltmætning falder inden for et kritisk område, kan det stadig være nødvendigt at bruge det.
Andet Komplikationer kan blødning eller Afvisningsreaktioner være bagefter. For eksempel, hvis patienten har en Hjertefejl, en Blodforgiftning (sepsis), Lever- eller nyresvigt, kræft eller a Afhængighed (Alkohol, medicin, medicin) organtransplantationen må ikke udføres. Lungetransplantation udføres kun i store klinikker (hovedsageligt universitetsklinikker). Derfor bør planlægningen af den for det meste meget spontane operation være baseret på dette.
Hornhinde transplantation

Hornhindetransplantation er det mest udførte transplantation. I Tyskland alene gennemføres omkring 5000 sådanne operationer hvert år. Dette antal ville være endnu højere, hvis flere stillede sig til rådighed som donorer efter deres død - behovet er langt over udbuddet.
Transplantationen kan enten udføres som en helhed eller kun for individuelle lag. Først og fremmest modtager i en oftalmologisk kirurgi fjerner hornhinden for at kunne indsætte donationsmaterialet. Dette kaldes, hvis alle hornhindelag er overført perforering af keratoplastik. Når man overfører individuelle lag, taler man om lamellær keratoplastik.
Som et alternativ til en donation, a Forberedelse af hornhinde er lavet af kroppens egne stamceller. En afvisning af transplantationen er umulig, fordi det er kroppens egne celler.
En organtransplantation af hornhinden kan være nødvendig på grund af følgende sygdomme: hornhindeforandring, keratoconus, ardannelse i hornhinden, skader på øjet med involvering af hornhinden eller infektioner, der påvirker øjnene og angriber hornhinden.
Organ donationsproces
Hvis en organdonor dør, sendes hans personlige data til Tysk fond for organtransplantation (DSO), som igen kaldes den højeste myndighed Eurotransplant kontaktet. Eurotransplant er et medicinsk center, der koordinerer tildelingen af organtransplantationer i hele Europa.
Når der er fundet et passende organ til en patient på transplantationslisten, skal alt ske hurtigt. Efter donorens død bliver vævet mere og mere beskadiget over tid og skal derfor skylles med en vævsbeskyttende opløsning, opbevares på et køligt sted og bruges hurtigt til en vellykket transplantation.
De forskellige organer er der kan holdes i forskellige længder uden for den fungerende fysiske cirkulation. Det hjerte har den laveste holdbarhed på kun 4 timer. I de større organer er nyrer kan transplanteres med størst muligt interval - inden for 36 timer. cornea er ikke udsat for en så stærk blodgennemstrømning som de andre organer, er derfor mere robust og kan opbevares kølet i op til 72 timer.
Alle mulige ting Organmodtager skal derfor kan kontaktes når som helst så en øjeblikkelig indlæggelse på et tilsvarende hospital kan finde sted. Inden for 2 til 3 timer organmodtageren skal kunne kontakte den ansvarlige Transplantationscenter at introducere.
Ved en Levende donation er operationen lettere at planlægge og kan gøres uden tidspresset. Et stort antal diskussioner og undersøgelser bør tilskynde begge parter til at genoverveje proceduren og sikre kompatibiliteten af det overførte væv. Af Donor skal være endelig Forklar beslutningen til en kommissionhvem kan derefter beslutte for eller imod interventionen. Det skal sikres, at donoren handler af sin egen fri vilje.
Organmodtageren skal også være forberedt på operationen. Denne forberedelse inkluderer både en tidlig og omfattende undersøgelse samt indflydelse på Immunsystem af patienten. På den ene side tjener undersøgelserne til at bestemme risikofaktorer såsom betændelse og visse højrisiko-eksisterende sygdomme. udover det Laboratoriediagnostik af blod og urin bliver en EKG skrevet, a Røntgenbillede lavet af lungerne, maven af ultralyd undersøgt og en koloskopi udført. Derudover blodtype af patienten bestemmes, og vævet indtastes for at undgå risikoen for Afvisningsreaktion minimeres. Et andet aspekt af at forberede patienten til organtransplantation er hvad der kaldes immunsuppression. Immunsystemet undertrykkes stort set for at holde kroppens reaktion på det fremmede organ så lavt som muligt.
Selve operationen udføres med forskellige anstrengelser afhængigt af orgelet. Organer, der er en del af kredsløbssystemet - hjerte og lunger - skal gennem en Life-support-maskine udskiftes i deres funktion. Dette er en meget stor procedure, der resulterer i et langt ophold på hospitalet og omfattende rehabiliteringsforanstaltninger. Funktionen af det transplanterede organ skal konstant kontrolleres i perioden efter operationen, på den ene side for at sikre patientens helbred og på den anden side for at kontrollere, om organet accepteres af modtagerorganismen.